Endometriose ist mehr als nur „starke Regelschmerzen“. Betroffene leiden massiv unter den akuten und chronischen Symptomen. Ihr Alltag ist oft beeinträchtigt.
Die Endometriose ist eine gutartige chronisch-entzündliche Erkrankung. Weltweit sind rund 10% aller Frauen im reproduktionsfähigen Alter erkrankt. Bei Betroffenen treten endometriumsähnliche Zellverbände (Epithel-, Stroma- und Muskelzellen) außerhalb der Gebärmutterhöhle im Körper auf. Diese werden als Endometriose-Läsionen oder -Herde bezeichnet und unterliegen dem Einfluss von Estrogenen. Endometriose-Läsionen können sich theoretisch an jedem Körpergewebe bilden. Am häufigsten entwickeln sie sich allerdings an den Ovarien, am Uterus, Darm oder Bauchfell (Peritoneum). Wachsen sie in die Muskelschicht der Gebärmutter-Wand (Myometrium), spricht man von einer Adenomyose. Die Läsionen können oberflächlich auftreten oder tief in das fremde Gewebe infiltrieren. Im Rahmen der chronischen Entzündungsreaktionen der Läsionen kommt es zu Fibrosierung und Vernarbung von Gewebe.
Die Symptome (Tab. 1) der Betroffenen sind dabei heterogen und abhängig von der Lokalisation der Läsionen.
Zu Beginn der Erkrankung treten die Beschwerden größtenteils zyklusabhängig auf. Schreitet die Erkrankung fort, werden sie häufig zyklusunabhängig und chronisch. Problematisch ist die lange Zeit bis zur korrekten Diagnose. Diese liegt bei etwa zehn Jahren. Ohne Behandlung kommen in diesem Zeitraum weitere, unspezifische Symptome hinzu, die die Diagnosestellung weiter erschweren [4, 5].
Eine weitere Folge der Erkrankung kann Unfruchtbarkeit sein. 40 bis 50% der infertilen Frauen haben Endometriose. Als Ursache wird ein Zusammenspiel aus veränderter Anatomie der Gebärmutterhöhle, Fibrose der Eileiter, lokalen Inflammationen, systemischen und lokalen Immundysregulationen und Veränderungen der Hormonhomöostase angenommen [3].
| häufige charakteristische Symptome | unspezifische Symptome |
| – starke krampf- oder kolikartige Schmerzen vor, während oder nach der Menstruation (Dysmenorrhoe) – erschwerte Blasenentleerung (Dysurie) – Störung der Stuhlentleerung (Dyschezie) – Schmerzen beim Geschlechtsverkehr (Dyspareunie) | – Rückenschmerzen – Blut im Urin, nicht sichtbar (Mikrohämaturie) – frisches Blut im Stuhl (Hämatochezie) – Kopfschmerzen – Übelkeit – Flankenschmerzen |
Endometriose hängt von Hormonen ab
Während des weiblichen Zyklus werden die Estrogene Estradiol, Estron und Estriol in den Follikelepithelien und in geringeren Mengen auch vom Gelbkörper (Corpus luteum) gebildet. Die Estrogene, vorwiegend Estradiol, bewirken in der ersten Zyklusphase den Aufbau der Funktionalis (oberste Schicht der Gebärmutterschleimhaut), damit sich die befruchtete Eizelle einnisten kann (Abb. 1). Findet nach dem Eisprung keine Befruchtung statt, stirbt der Gelbkörper ab, und es kommt zum Estrogen- und Progesteron-Mangel. Unter dem Einfluss von Prostaglandinen kontrahieren die Blutgefäße der Schleimhaut, sie wird vermindertet durchblutet, und das Gewebe wird geschädigt. Wenn im weiteren Verlauf die Gefäßkontraktion wieder abnimmt, strömt das Blut im Bereich der Schädigungen in die Gebärmutterhöhle, und die Schleimhautreste werden mit Blut vermischt ausgestoßen (Menstruation) [2, 8].
Neben ihrer physiologischen Funktion im Zyklus fördern Estrogene auch das Wachstum der Endometriose-Läsionen. Im Gegensatz zur Funktionalis werden sie jedoch nicht abgestoßen, sondern bleiben an ihrem Ort und wachsen weiter. Zudem konnte bei einem großen Teil der Frauen mit Endometriose ein Ungleichgewicht zwischen Estrogenen und Progesteron beobachtet werden, wobei Estrogene dominieren. Das natürliche Zusammenspiel der Hormone ist gestört [5].
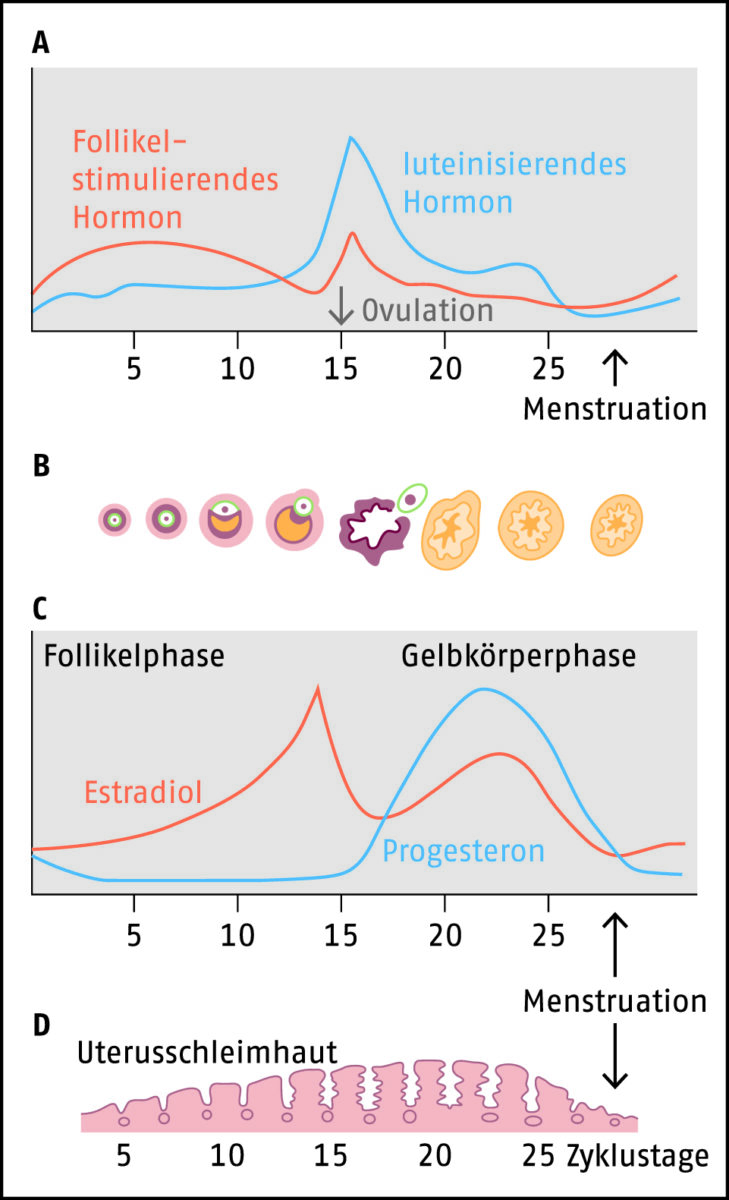
A Zyklische Veränderung der Gonadotropinkonzentration und B davon abhängige Wirkungen auf den Funktionszustand der Follikel, C auf die Konzentrationen der Sexualhormone sowie D auf die Proliferation und Differenzierung der Uterusschleimhaut (Grafik: DAZ/Hammelehle)
Zellen auf Wanderschaft
Warum es zur Bildung der Läsionen außerhalb der Gebärmutter kommt, ist bisher nicht geklärt. Vermutet wird, dass entweder Zellen aus der Gebärmutter in andere Gewebe migrieren oder bereits an einem Ort vorhandene Zellen sich zu endometriumähnlichen Zellen differenzieren. Bekannt ist, dass während der Menstruation Endometriumszellen über die Eileiter in die Bauchhöhle gelangen können (retrograde Menstruation). Das geschieht bei rund 90% aller Frauen regelmäßig. Diese Zellen werden normalerweise von Immunzellen eliminiert. Gegen die Theorie der retrograden Menstruation spricht, dass Endometriose-Läsionen auch außerhalb der Bauchhöhle auftreten können. Eine weitere These ist, dass Endometriumszellen über Lymphsystem und Blutgefäße in fremdes Gewebe gelangen und dort zu benignen Metastasen führen.
Neben diesen Theorien werden viele weitere diskutiert. Gesichert scheint eine Dysregulation des Immunsystems, das die Endometriose-Läsionen nicht erkennt und eliminiert [5, 6].
Hormontherapie als Erstlinie
Zugelassen zur Behandlung der Endometriose sind im deutschsprachigen Raum Gestagen-Monopräparate und Analoga des Gonadotropin-Releasing-Hormon (GnRH). Die Basis der Therapie bildet die Gabe eines Gestagen-Monopräparats (bevorzugt Dienogest). Ziel der Behandlung ist eine dauerhafte Senkung des Estrogen-Spiegels und somit eine therapeutische Amenorrhoe der Patientin. Treten unter Gestagen-Gabe dennoch Blutungen auf, ist die Monotherapie nicht ausreichend, um die Ovarfunktion zu unterdrücken. Die Anwendung eines Kombinationspräparats aus Gestagen und Estrogen kann angezeigt sein.
In der Zweitlinientherapie werden GnRH-Analoga eingesetzt. Sie binden an GnRH-Rezeptoren der Adenohypophyse. GnRH-Rezeptorantagonisten blockieren den Rezeptor, sodass der physiologische Agonist GnRH nicht mehr binden kann. Agonisten am GnRH-Rezeptor führen zunächst zu erhöhten Estrogen-Spiegeln, nach rund drei Wochen kommt es jedoch zur Down-Regulation der Rezeptoren, und der Estrogen-Spiegel sinkt. Folgen des entstehenden Estrogen-Mangels können einerseits Wechseljahresbeschwerden wie Hitzewallungen und Schlafstörungen sein, andererseits wird die schützende Wirkung der Estrogene vor Herz- und Demenzerkrankungen sowie für Osteoporose verringert. Die Schwierigkeit der Therapie liegt also darin, den Estrogen-Spiegel so weit zu senken, dass die Endometriose-Läsionen im Wachstum gehemmt werden, die Nebenwirkungen der Therapie jedoch nicht die Vorteile überwiegen.
Um einem derartigen Hormonmangel vorzubeugen, werden gerne GnRH-Analoga mit Gestagen-Monopräparaten oder Kombinationspräparaten, sog. Add-back-Therapie, kombiniert.
Je nach Beschwerdebild und Lokalisation der Endometriose-Läsionen kann eine Operation indiziert sein, wobei die Erkrankung auch dadurch nicht geheilt werden kann. Laut Leitlinie soll eine Operation nur dann in Betracht gezogen werden, wenn dadurch die Beschwerden behoben werden und die Lebensqualität erhalten bleibt oder funktionelle Beschwerden reduziert bzw. vermieden werden können [1]. In der Leitlinie wird ebenfalls eine Querschnitts- und Kohortenstudie erwähnt, in der kein eindeutiger Vorteil einer operativen gegenüber einer
medikamentösen Therapie in der Behandlung endometriosebedingter Schmerzen nachgewiesen wurde [8].
Literatur
[1] Deutsche Gesellschaft für Gynäkologie und Geburtshilfe e.V. (DGGG). S2k-Leitlinie Diagnostik und Therapie der Endometriose. Version 4.0, Stand 01.09.2020
[2] Geisslinger G, Menzel S, Gudermann T, Hinz B, Ruth P. Mutschler Arzneimittelwirkungen, 11. Auflage, Wissenschaftliche Verlagsgesellschaft Stuttgart, 2020
[3] Lamceva J, Uljanovs R, Strumfa I. The main theories on the pathogenesis of endometriosis. Int J Mol Sci 2023;24:4254, doi:10.3390/ijms24054254
[4] Mechsner A. Herausforderung Endometriose: Das Schmerzgeschehen verstehen. Dtsch Apoth Ztg 2022;(17):30ff
[5] Ochoa Bernal MA, Fazleabas AT. The known, the unknown and the future of the pathophysiology of endometriosis. Int J Mol Sci 2024; 25(11):5815. doi:10.3390/ijms25115815
[6] Pašalić E, Tambuwala MM, Hromić-Jahjefendić A. Endometriosis: Classification, pathophysiology, and treatment options. Pathol Res Pract. 2023;251:154847, doi:10.1016/j.prp.2023.154847
[7] Chaichian S et al. Comparing the efficacy of surgery and medical therapy for pain management in endometriosis: A systematic review and meta-analysis. Pain Physician 2017;20( 3):185-95
[8] Vaupel P, Schaible HG, Mutschler E. Anatomie, Physiologie, Pathophysiologie des Menschen. 7. Auflage,
Wissenschaftliche Verlagsgesellschaft Stuttgart, 2015
